**经典的建模方法:博莱霉素(Bleomycin)诱导模型在所有肺纤维化动物模型中,博莱霉素(Bleomycin, BLM)诱导模型无疑是应用*****、**成熟、且**常用于药物筛选的模型。博莱霉素是一种具有抗**活性的糖肽类***,通过其氧化损伤作用对肺泡上皮细胞和内皮细胞造成直接损伤,从而启动纤维化级联反应。该模型通常通过气管内滴注(intratracheal instillation)或鼻腔滴注的方式将博莱霉素溶液给予小鼠或大鼠。博莱霉素诱导的肺纤维化过程具有明显的双相性:早期(通常在给药后 $3\sim 7$ 天)表现为急性肺损伤和炎症反应,肺泡内有大量炎性细胞浸润;后期(通常在给药后 $14\sim 28$ 天)炎症逐渐消退,但成纤维细胞和肌成纤维细胞开始大量增殖并合成胶原,**终形成不可逆的纤维化病灶。尽管该模型不能完全模拟IPF的慢性、渐进性特征(它更偏向于急性损伤后的修复失调),但其高度的可重复性和明确的发病时间点使其成为快速评估药物抗纤维化效果的优先工具。在肺纤维化模型中,肺纤维化的进程与肺部微环境的改变密切相关。重庆真实的肺纤维化模型如何构建
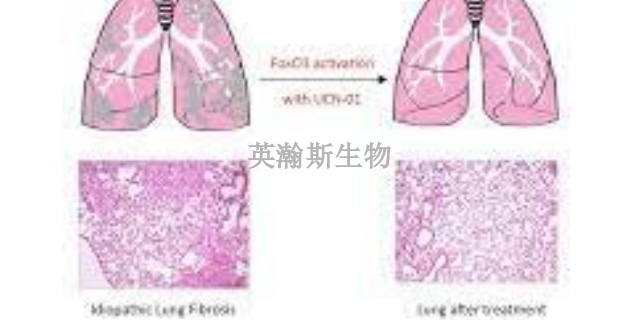
在肺纤维化模型的研究中,科学家们发现了一个关键的因素:肺纤维化的发展与氧化应激和抗氧化防御系统之间的失衡紧密相关。氧化应激是指机体内活性氧自由基的过量产生,而抗氧化防御系统则负责去除这些有害的自由基,保护细胞和组织免受损伤。在肺纤维化模型中,当肺部受到外界刺激或损伤时,氧化应激水平会明显升高,而抗氧化防御系统的功能可能受损,导致两者之间的平衡被打破。这种失衡状态加剧了肺组织的氧化损伤,促进了肺纤维化的进展。因此,了解并调节氧化应激与抗氧化防御系统之间的平衡,对于预防和疗愈肺纤维化具有重要意义。四川真实的肺纤维化模型如何构建研究人员通过肺纤维化模型发现了一些新的疾病标志物。
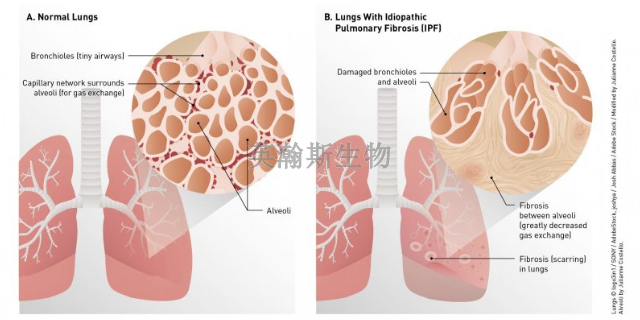
尽管博莱霉素模型被广泛应用,但它与人类IPF之间的差异构成了该领域的主要挑战。博莱霉素模型是急性损伤后的修复失调,而IPF是一个持续性、多因素驱动的慢性疾病,且博莱霉素模型的纤维化病灶通常是均质性的,与IPF中空间和时间上的异质性(如蜂窝肺)不符。未来的研究方向主要集中于开发更具临床相关性的复杂模型。这包括利用转基因技术在特定细胞类型中诱导持续的促纤维化信号(如条件性过表达TGF-$\beta 1$),创建组合模型(如博莱霉素联合致老剂或高氧暴露),以及发展更贴近人类肺部微环境的体外 $3\text{D}$ 组织工程模型或类***模型。这些新兴模型的开发旨在更精细地模拟IPF的复杂发病机制,克服传统模型的局限性,从而加速新型靶向抗纤维化药物的研发进程。
针对不同的研究目的,研究人员需要采用不同的肺纤维化模型。对于***和抗氧化药物的初步筛选,博莱霉素模型的早期炎症阶段(给药后 $3\sim 7$ 天)是理想的平台。若目的是评估药物对肌成纤维细胞***和胶原沉积的抑制作用,则应使用博莱霉素模型的晚期纤维化阶段(给药后 $14\sim 28$ 天)。对于研究疾病慢性进展机制或遗传因素,则应选择遗传突变模型或颗粒物诱导的慢性模型,这些模型需要更长的观察周期,但能提供更接近人类疾病的病理学信息。此外,为了评估新疗法(如细胞疗法或基因疗法)的疗效,有时还需要建立**“***性”模型**,即先诱导纤维化,待纤维化病灶形成后再开始介入***,以模拟临床上对已患病患者的干预,从而证明药物或疗法具有逆转而非**预防纤维化的潜力。在肺纤维化模型中,细胞外基质的改变对肺纤维化的进程有重要影响。
肺纤维化可通过肺活检确诊。可能需要在全身麻醉下进行视频辅助胸腔镜楔形活检(VATS),以获得足够的组织来做出准确的诊断。这种活检需要从胸壁置入几根导管,其中一根用于切下肺组织以进行评估。取出的肺组织进行镜下组织病理学检查,以确认纤维化的存在与否及其模式;同时试图找出可能揭示病因的其他特征。例如特定矿物粉尘,对疗愈的反应,又或是非特异性间质纤维化的特征。英瀚斯生物可复制构建大鼠、小鼠动物的肺纤维化模型。肺纤维化模型为研究疾病过程中的微生物组变化提供了平台。四川真实的肺纤维化模型如何构建
肺纤维化模型为研究疾病过程中的血管生成和血管重塑提供了帮助。重庆真实的肺纤维化模型如何构建
肺纤维化模型在模拟肺纤维化的病理过程中,深入揭示了氧化应激在疾病进程中的关键作用。氧化应激是指机体内氧化与抗氧化作用失衡,导致活性氧自由基及其相关产物过量积累,进而对细胞和组织造成损伤的一种状态。在肺纤维化模型中,研究人员发现氧化应激与肺纤维化的发生和发展密切相关。当肺部受到损伤时,氧化应激反应被激发,产生大量的活性氧自由基,这些自由基会攻击肺部细胞和组织,导致细胞损伤和死亡,进而促进肺纤维化的形成。因此,肺纤维化模型不仅为我们揭示了氧化应激在肺纤维化中的作用机制,也为开发针对氧化应激的疗愈策略提供了重要的实验依据。重庆真实的肺纤维化模型如何构建