莱文DRG系统如何管理医疗服务?1. 归类患者到相应的病组:系统根据患者的病情和医疗方案,将其归类到相应的病组中。2. 确定计费标准:针对每个病组,系统确定相应的计费标准,包括医疗服务费用、床位费用、药品费用等。3. 根据患者情况计算费用:系统根据患者在医院中留观或医疗的时间和使用的医疗资源进行费用计算。4. 医保对接:系统可以与医保机构对接,获取患者的医保信息和医保机构对于该病组的报销标准。5. 自动计算患者自付和医保报销部分:系统根据医保报销标准计算出患者需要自付的费用和医保报销的部分。6. 自动生成发票和报销单据:系统可以自动生成发票和报销单据,方便患者和医疗机构对费用进行核对和报销。7. 统计分析和优化:系统可以根据历史数据和统计分析,优化病组定义和计费标准,提高计费管理的准确度和效率。DRG系统有助于促进医院和医保的协同:在我国人口老年化日趋严重。医院DRGs分组点数查询系统好不好

什么是莱文DRG系统?有什么优点?莱文DRG系统是一种医疗服务管理系统,它基于诊断相关分组(Diagnosis Related Group,简称DRG)理论,将同类型的医疗服务归为一组,并按照这一组的费用水平进行计费和报销。莱文DRG系统的优点包括:1.降低医疗成本。DRG系统将相似的医疗服务组合在一起计算费用,消除了患者病情差异带来的费用波动,从而使医疗机构的成本更加稳定。2.提高医疗服务质量。DRG系统通过鼓励医疗机构提高服务效率和协调性,促进了医疗服务的标准化和优化,从而提高了服务质量和患者的满意度。3.增强医疗管理效率。DRG系统可以提供大量的数据分析和决策支持,帮助医疗机构更好地理解患者群体和医疗服务的需求,以及了解资源利用情况,从而优化医疗管理和提高效率。医院DRGs分组点数查询系统好不好莱文DRG的实施有助于推动医院LED化、智能化、信息化等现代化的建设和发展。
DRG医保付费系统可以根据就医者的病历信息,将病人按照相应的病组进行分类,然后为其提供一定的医保支付标准。DRG医保付费系统优点:1. 激发医疗机构的内部动力:DRG医保支付系统可以鼓励医疗机构更加注重医疗服务的质量和效果,提高医疗机构的内部动力,进一步推动医疗行业的发展。2. 促进合理使用医疗资源:DRG医保支付系统可以帮助医生进行更加合理的医疗决策,避免过度医疗或不必要的医疗,从而促进医疗资源的合理利用。3. 提高医疗系统的透明度:DRG医保支付系统可以提高医疗服务的透明化程度,让大众更加了解自身所需要支付的医疗费用,从而促进公平和公正的医疗服务。
莱文DRG系统具有哪些优点呢?1. 降低医疗成本:DRG系统将相似的医疗服务组合在一起计算费用,消除了患者病情差异带来的费用波动,从而使医疗机构的成本更加稳定。2. 提高医疗服务质量:DRG系统通过鼓励医疗机构提高服务效率和协调性,促进了医疗服务的标准化和优化,从而提高了服务质量和患者的满意度。3. 增强医疗管理效率:DRG系统可以提供大量的数据分析和决策支持,帮助医疗机构更好地理解患者群体和医疗服务的需求,以及了解资源利用情况,从而优化医疗管理和提高效率。4. 促进公平性:DRG系统为各种医疗机构提供了一个相对公平的计费和报销标准,使得患者可以享受到相同类型的医疗服务,而无需考虑不同机构之间的差异。DRG体系构件需要完善数据标准:完善数据标准的重点在于完善病案首页控制机制、统一ICD编码标准。
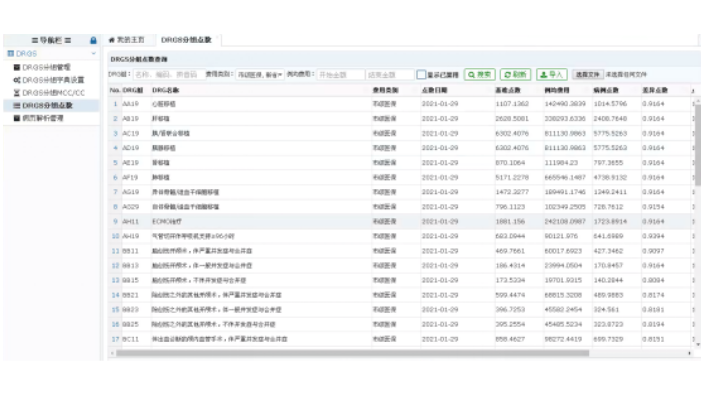
DRG(Diagnosis Related Group)中文译作“按疾病诊断相关分组”,是根据病情临床相似程度和资源消耗水平将住院病人进行分组的系统。具体来说,是根据住院病人的出院病例,按照ICD-10的诊断码和ICD-9-CM手术操作码,参照出院时主要诊断、手术处置、年龄、性别、合并症或并发症、出院转归和住院时间等病情和诊治内容,采用聚类方法将临床特征、住院天数和医疗资源消耗近似的出院病人归类到同一诊断相关组,并规定各组的编码和制定各组相应的偿还费用标准的一种方法。DRG要考虑病人住院的单一诊断和单一医疗方式。医院DRGs分组点数查询系统好不好
莱文DRG评估结果满足准确性、可靠性、公正性和合理性等要求。医院DRGs分组点数查询系统好不好
DRG是什么?有什么用途?DRG是一个三支柱系统,是指基于DRG的医保付费系统、医疗监管系统、医院管理系统。这些系统也有使用方,就是公立医疗保险机构、民办(商业)健保公司,卫生行政部门(卫健委),医院、医院管理部门以及医学会在三支柱系统下,无论是医保付费、有关部门监管还是绩效管理,均基于标尺竞争,或叫做同业比较。简单来讲,就是评判医院的医疗服务做得好与不好。到医保结算的时候,若两家医院做得同样好,拿到的额度是一样的,或者受到的监管是一样的。而“同样好”则是指治在同类疾病医疗上做得一样好,不是一类医院不能放到一起比。这就叫标尺竞争,同业比较。医院DRGs分组点数查询系统好不好